Le Laser instrument chirurgical
L’acronyme
LASER évoque un procédé d’amplification de la lumière par le phénomène
d’émission stimulée décrit par Einstein en 1917.
Les
caractéristiques bien particulières de ce type de rayonnement ainsi que
ses interactions avec les tissus en ont fait un outil précieux en
médecine et en chirurgie.
Il
existe une grande diversité de lasers, avec des effets variés et donc
des indications différentes. Aussi, leur utilisation requiert une
connaissance pointue des principes physiques et optiques régissant leur
fonctionnement, d’être conscient de leur dangerosité potentielle et de
respecter les règles de sécurité nécessaires.
Les
lasers chirurgicaux offrent de nouvelles perspectives dans de
nombreuses spécialités : Chirurgie des tissus mous, ophtalmologie,
chirurgies mini-invasives et endoscopiques, oncologie …
Rappels physiques et énergie laser
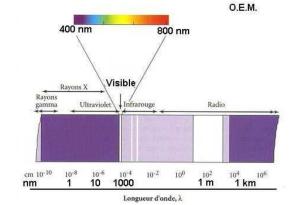
La
lumière désigne les ondes électromagnétiques visibles par l’oeil
humain, c’est-à-dire comprises dans des longueurs d’onde de 380 nm
(violet) à 780 nm (rouge);
Newton présente un cercle des couleurs chromatiques basé sur la décomposition de la lumière blanche par un prisme.
Outre
la lumière visible, on s’intéressera aux longueurs d’onde situées dans
les domaines infrarouge (> 800 nm) et ultraviolet (< 400 nm).
La lumière laser
Les sources lumineuses classiques comme une ampoule électrique ou un rayon de soleil sont composées de multiples longueurs d’onde, étendues sur les spectres de lumière visible et invisible. Les photons n’ont ni la même direction, ni la même phase, ni la même polarisation.
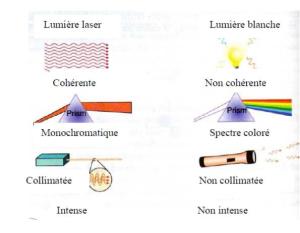
Caractéristiques de la lumière laser
a. Monochromaticité
Le
laser n’émet que dans une seule longueur d’onde, ou raie d’émission. On
parle de pureté spectrale. En fait, certains lasers peuvent émettre
dans plusieurs couleurs séparées les unes des autres (lasers à colorant par exemple).
b. Quasi-parallélisme
Du fait de la conception technique des lasers, le faisceau est très peu divergent. Ceci permet de le focaliser de façon très précise pour apporter une grande énergie par unité de surface.
c. Cohérence
Elle est à la fois temporelle et spatiale, c’est-à-dire qu’elle est organisée et très
directive. La cohérence temporelle est liée au milieu et à la cavité
laser. Ceci correspond au fait que les photons ont même longueur d’onde,
même direction, même amplitude et même phase.
d. Durée d’impulsion ultracourte
Par exemple pour un laser Nd : YAG ophtalmologique,
la durée d’impulsion est de 5 nanosecondes, c’est-à-dire que pour une
durée de vie de 5 ans d’un tel laser, il délivrera au total 2 s de
lumière. Sa puissance moyenne est de 0,15 Watts mais sa puissance
instantanée est de 3000 Watts !!! C’est parce qu’elle est pulsée que la
lumière laser peut être si puissante.
La lumière laser est donc :
- monochromatique : une longueur d’onde
- cohérente : photons en phase, dans le temps et l’espace
- monodirectionnelle : faible angle de divergence des photons
- puissante : énergie cumulée énorme grâce à des photons synchronisés et une énergie pulsée.
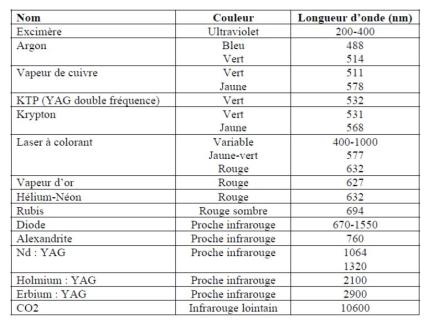
Les différents types de laser et leurs longueur d’onde
Modes de distribution du faisceau
Différents modes de distribution du faisceau laser sont proposés par les lasers actuels. Ces modes peuvent permettre d’obtenir un effet sur les tissus plus efficace avec une meilleure vaporisation tout en limitant les effets néfastes sur les tissus.
a. Mode continu
Quand un laser est utilisé en mode continu, l’énergie laser est délivrée sans
interruption. Le mode peut être haché, c’est un mode continu interrompu.
b. Mode pulsé et super pulsé
Le faisceau laser est alors émis en une série d’impulsions. Les pics des impulsions peuvent atteindre des puissances de 109 Watts. Les durées des impulsions peuvent être extrêmement courtes (picosecondes).
Le laser Nd : YAG peut-être pulsé avec des impulsions de l’ordre de la Nanoseconde ou de la Picoseconde, en ophtalmologie. C’est le mode « Q-Switched » ou mode pulsé déclenché.
L’effet obtenu est alors un effet d’onde de choc mécanique.c, Le mode « Scan » ou « Scanner »
C’est un accessoire disponible sur certains lasers CO2. Un système de balayage qui permet, lors de traitement de moyennes ou grandes surfaces, de répartir de manière homogène l’énergie laser sur le tissu cible. L’usage le plus répandu est le traitement des angiomes ou le photo-ablation dans les applications esthétiques. Depuis peu, il a été introduit des scanners sur les lasers à diode, l’effet n’est plus ablatif. Des micro-perforations effectuées sur la surface stimulent le processus de régénération tissulaire ayant des actions sur la montée de collagène. Une utilisation qui trouve son application dans la médecine anti-âge.
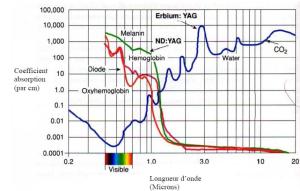
L’absorption dans les tissus.
L’absorption est caractéristique d’un milieu. Elle se caractérise par μa, le coefficient d’absorption. Pour chaque milieu, le coefficient μa est fonction de la longueur d’onde,Plus le coefficient d’absorption est grand, plus vite le rayonnement sera absorbé et converti en chaleur par les tissus et donc moins la profondeur de pénétration sera grande,
Spectre d’absorption de l’eau et des principaux pigments
Effets de la lumière laser sur les tissus
Comme
vu précédemment les différents lasers produisent des faisceaux de
longueur d’onde et de puissance différentes. La composition des tissus et la longueur d’onde du laser déterminent les effets tissulaires de l’exposition lumineuse.
La lumière laser touchant un tissu cible peut engendrer différents phénomènes optiques à l’interface laser/tissu : la lumière peut être réfléchie, absorbée, réfractée, transmise ou diffusée.
La lumière laser est transformée en d’autres formes d’énergie quand elle est absorbée par le tissu cible. Ces interactions lumière/tissu peuvent être de différents types.
Dans
un ordre croissant de magnitude, ces effets peuvent être
photochimiques, photo-thermiques ou photo-spasmolytiques, en fonction
que la lumière absorbée est transformée en énergie chimique, thermique ou mécanique/acoustique,
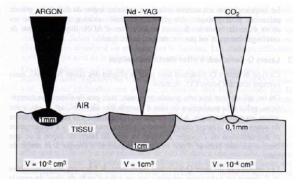
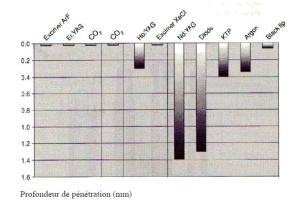
Profondeur de pénétration de différents lasers dans un tissu pigmenté
Connaître et contrôler les effets de la lumière laser
Le
contrôle de l’effet photo-thermique sur les tissus cibles et la
limitation des blessures thermiques périphériques sont les enjeux clés
d’une bonne évolution clinique suite à un traitement au laser.
-
Lorsque la température est entre 37 et 60°, les tissus commencent à se
rétracter et à changer de conformation. Il y a vasodilatation et
atteinte endothéliale. L’hyperthermie contracte les tissus et les
vaisseaux voire détruit les vaisseaux entraînant une hypoxie tissulaire
et une mort cellulaire.
-
Avec une température entre 60 et 90°, il y a dénaturation des protéines
et coagulation des vaisseaux. Le collagène se contracte, il y a
déshydratation cellulaire,
les tissus sont endommagés de manière irréversible. La dénaturation du
collagène et du protocollagène vers 75°C entraîne la formation d’une
sorte de « colle » : la fibronectine, par contraction et fusion des
fibres de collagène. C’est l’effet utilisé pour les techniques
d’anastomoses digestives par laser.
- Entre 90 et 100°, la carbonisation des tissus commence.
-
Au-delà de 100°, les tissus sont vaporisés. Ce phénomène est dû à une
ébullition quasi instantanée de l’eau intracellulaire, les tissus sont
convertis en vapeur gazeuse et en fumée. Les autres composants des
tissus sont carbonisés. Ces tissus carbonisés ne peuvent plus être
vaporisés car ils ne contiennent plus d’eau. Par contre ils ont la
faculté d’absorber la lumière laser à n’importe quelle longueur d’onde.
Continuer
à exercer la lumière laser sur ces résidus a comme unique effet une
accumulation de chaleur dans les tissus périphériques contribuant aux
lésions thermiques. Ces résidus carbonisés doivent donc être enlevés du
site opératoire à l’aide d’une compresse humide avant de poursuivre le
traitement laser. Ces résidus, si on ne les retire pas, agissent par la
suite comme des corps
étrangers. Ils maintiennent une inflammation et peuvent servir de
support à une prolifération bactérienne. L’association des dommages
thermiques collatéraux et des résidus carbonisés peut entraîner des
retards de cicatrisation voire des nécroses tissulaires.
L’incision des tissus est obtenue par volatilisation sur une bande étroite.
Idéalement,
le clinicien doit pouvoir s’arrêter quand il le souhaite à un de ces
stades pour obtenir exactement l’effet tissulaire recherché.
En résumé, 2 effets principaux
-
Effet photo-pyrolytique => coagulation tissulaire
C’est
un effet dérivé de l’effet thermique. Cette interaction entre tissu et
lumière entraîne la coagulation des tissus. Cet effet est obtenu lorsque
la température du tissu cible atteint des valeurs comprises entre 60 et
100°C. Cette coagulation au laser est classiquement celle observée en
mode contact avec les lasers diode ou Nd : YAG. La lumière laser est
convertie en chaleur au niveau de la fibre et appliquée directement par
contact sur les tissus à coaguler (à l’image d’un bistouri électrique).
Cet effet peut aussi être atteint avec un laser à CO2 en éloignant les
tissus du point de convergence des rayons focalisés.
- Effet photo-vaporolytique=> vaporisation tissulaire
C’est un autre dérivé de l’effet thermique.
Le
but est ici d’atteindre rapidement une température supérieure à 100° de
manière à vaporiser le tissu cible rapidement et ainsi limiter au
maximum la diffusion de la chaleur dans les tissus environnants (moins
de 0.1% de l’énergie absorbée). L’eau est ici vaporisée instantanément.
Les
lasers les plus utilisés pour obtenir un tel effet sont les lasers à
CO2 et les lasers Er : YAG car leurs longueurs d’onde sont massivement
absorbées par l’eau intracellulaire.
Les
lasers diode en mode contact peuvent aussi obtenir cet effet sur des
tissus pigmentés mais seulement pour des puissances de tir élevées.
Effet de la température sur les constituants tissulaires
Les lasers en chirurgie ORL
Les
lasers utilisés sont les lasers CO2 (10600 nm), les lasers Nd :YAG et
Nd :YAG doublés ainsi que les lasers diode (940-980 nm).
Les indications sont :
-
Microchirurgie laryngée : La dissection grâce au laser est exsangue et
précise. Sont traités polypes, nodules, papillomes, angiomes,
leucoplasies des cordes vocales, aryténoïdectomies, cordectomies,
granulomes, kystes laryngés…
Pour
les tumeurs malignes, le laser apporte une alternative à la chirurgie
conventionnelle et à la radiothérapie. Il évite l’œdème que l’on a lors
de radiothérapie et est moins invasif que la microchirurgie
conventionnelle. Lors de sténose laryngée, la plastie des aryténoïdes
est réalisée au laser,
-
Gestion chirurgicale de la pathologie amygdalienne : ouverture des
cryptes sous anesthésie locale. Très bonne indication du laser,
- Ronchopathie : découpe de la luette et du voile du palais,
-
Otochirurgie : dissection fine de structures nerveuses (nerf facial,
nerf vestibulocochléaire, dissection des osselets lors d’otospongiose,
labyrinthectomie…), traitement de tumeurs difficiles (neurinomes de
l’acoustique, tumeur de l’angle pontocérébelleux…), traitement d’otites
externes, micro-perforations tympaniques …,
- Pathologie naso-sinusienne : sinusite chronique, imperforation choanale,
turbinectomie,
septoplastie, gestion de certains épistaxis par télangiectasie,
granulome, polypose nasale…La chirurgie des cornets nasaux lors de
sinusite chronique pour rétablir la filière nasale est à ce jour la plus
grosse indication des lasers en chirurgie ORL.
- Traitement des aphtes, des lésions herpétiques,
- Frénectomie et frénotomie,
- Lichen-plan de la face interne des joues,
- Traitement de la maladie parodontale,
- Traitement des racines en endodontie,
-
Odontologie : surfaçage radiculaire, gingivectomie, gingivoplastie,
implantologie, désenfouissement de canines incluses, traitement des
pigmentations gingivales, remodelage muqueux pré-prothétique…